ĐIỆN TÂM ĐỒ
Tiếp cận (tiếp cận có hệ thống là thiết yếu).
Tần số và nhịp.
Khoảng thời gian (có block nhánh không?) và trục (trục lệnh trái / trục lệnh phải).
Lớn buồng tim (có lớn nhĩ trái / lớn nhĩ phải không?, có phì đại thất trái / phì đại thất phải không ?).
Thay đổi QRST (có sóng Q,R cắt cụt… ST chênh lên hoặc chênh xuống, hoặc sóng T đảo ngược không?).
TRỤC QRS
Xác định chuyển đạo chi nào có biên độ QRS bằng 0 – trục QRS sẽ vuông góc với chuyển đạo này.
Xem xét các chuyển đạo vuông góc để xác định xem trục QRS là +90 độ hay – 90 độ so với chuyển đạo có biên độ QRS bằng 0.
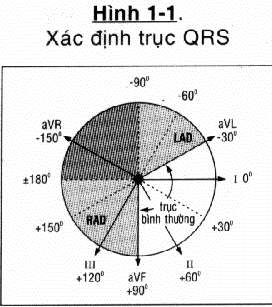
TRỤC LỆCH TRÁI (T): (LAD)
Định nghĩa: trục >-30 độ
Xác định: S>R ở DII.
Nguyên nhân:
- Block phân nhánh trái trước
- Block nhánh T
- Phì đại thất T
- Nhồi máu cơ tim vùng dưới
- Cơ hoành bị nâng lên.
TRỤC LỆCH PHẢI (P):
Định nghĩa: trục > +90 độ
Xác định: S>R ở DI.
Nguyên nhân:
- Phì đại thất P.
- Block phân nhánh trái sau.
- NMCT vùng bên
- Bệnh phổi tắc nghẽn mãn tính (thường không >+110 độ).
|
|
Block nhánh T |
Block nhánh P |
|
tiêu chuẩn |
Các chuyển đạo bên dưới có dạng Q, trục lệch T, R cắt cụt. |
|
|
Phức bộ QRS/ECG |
|
|
|
Nguyên nhân |
Bệnh động mạch vành, bệnh cơ tim, tăng huyết áp, hẹp van động mạch chủ, |
Hiếm khi là bình thường bệnh động mạch vành, bệnhcơtim , hẹp van động mạch chủ, tăng huyết áp. |
KHOẢNG QT KÉO DÀI
Bệnh động mạch vành, bệnh cơ tim, sa van hai lá.
Nhịp tim quá chậm hoặc block nhĩ thất cao độ.
Các thuốc tim mạch: các thuốc chống loạn nhịp nhóm IA (như quinidine hoặc procainamide), nhóm IC (QRS kéo dài, vì vậy QT kéo dài nhựng JT không kéo dài) và nhóm III (như sotalol, amiodarone).
Các thuốc hướng tâm thần: Phenothiazines, thuốc chống trầm cảm 3 vòng .
Các thuốc khác: thuốc kháng sinh Histamines không gây ngủ, macrolides, azoles kháng nấm.
Rối loạn điện giải: hạ calci huyết, hạ kali huyết, hạ magie huyết.
Rối loạn hệ chức năng hệ thần kinh tự chủ: xuất huyết nội sọ (thường có thêm sóng T sâu đảo ngược), đột quỵ…
Linh tinh: suy giáp trạng, hạ thân nhiệt.
Bẩm sinh: hội chứng jervell-Lange- Nielson, và hội chứng Romano – Ward
|
|
Lớn nhĩ T |
Lớn nhĩ P |
|
Tiêu chuẩn sóng P trên ECG |
 |
|
|
HỆ THỐNG TÍNH ĐIỂM PHÌ ĐẠI THẤT T ROMHILT- ESTES |
|
|
Tiêu chuẩn |
Điểm |
|
Biên độ (1 trong 3 tiêu chuẩn sau) R hoặc S lớn nhất ở chuyển đạo chi >=20mm S ở V1, hoặc V2>=30mm. R ở V5, hoặc V6>=30mm. |
3 |
|
ST-T (Chênh ngược hướng chính của phúc bộ QRS) Không có digoxin Có digoxin |
3 1 |
|
Lớn nhĩ T |
3 |
|
Trục lệch T (>=-30 độ). |
2 |
|
Thời gian QRS >=90 mili giây |
1 |
|
Nhánh nội điện ở V5, hoặc V6 >=50mili giây. |
1 |
|
4 điểm: có thể phì đại thất T 5 điểm: phì đại thất T |
Độ nhạy cảm: 30-54% độ chuyên biệt: 83-97% |
|
Tiêu chuẩn phì đại thất P |
Độ nhạy cảm |
Độ chuyên biệt trong bệnh phổi tắc nghãn mãn tính |
Độ chuyên biệt không có bệnh phổi tắc nghẽn mãn tính |
|
Tỷ lệ R/S ở vùng trước tim giảm dần |
28-70% |
25% |
67-76% |
|
Trục lệch P (>= + 110độ) |
12-55% |
87-95% |
>= 96% |
|
Tỷ lệ R/S ở V1 >1 |
6-42% |
89% |
98% |
|
R ở V1 >= 7mm |
2-23% |
94% |
>= 94% |
SÓNG Q BỆNH LÝ
Định nghĩa: >= 40mili giây hoặc >25% độ cao của sóng R cùng phức bộ.
Sóng q nhỏ D1, avL, V5 và V6 là bình thường.
Sóng Q đơn độc ở DIII, avR và V1 cũng có thể là bình thường.
R CẮT CỤT (PRWP)
Định nghĩa: mất xung động khử cực về phía trước mà không tạo được sóng Q: sóng ở R ở V3 <= 3mm.
Nguyên nhân:
- NMCT cũ vùng trước vách (thường R ở V3 <= 1,5mm, có thể còn tồn tại ST hoặc sóng T đảo ở V2 và V3).
- Bệnh cơ tim.
- Phì đại thất T(sóng R cao lên chậm với điện thế trội ở D1).
- Block nhánh.
- Tim xoay theo chiều kim đồng hồ.
- Gắn sai điện cực.
ST CHÊNH LÊN
NMCT cấp (cong lồi, có thể kèm sóng T đảo ngược) hoặc NMCT trước đó mà ST còn chênh lên.
Co thắt động mạch vành (cơn đau thắt ngực Prinzmetal).
Viêm màng ngoài tim (ST chênh lên, uốn cong lên, lan toả, đi kèm với PR chênh xuống; sóng T thường dương trong khi đoạn ST chênh lên), viêm cơ tim, đụng giập tim.
Tái cực sớm bình thường: thường thấy nhất ở V2 – V5, và trên những người trẻ. Điềm J cao 1-4mm, có khác ở nhánh xuống ở sóng R; đoạn ST uốn cong lên ; sóng T rộng, tỷ số ST chênh lên/ biên độ sóng T<25%. Hình ảnh này có thể biến mất khi gắng sức,
Tái cực bất thường trong Block nhánh T hoặc phì đại thất T (Thường chỉ ở V1 - V2).
ST CHÊNH XUỐNG
Thiếu máu cơ tim (có thể có kèm sóng T bất thường).
Tác dụng của Digitalis (không là một dấu hiệu của ngộ độc Digoxin; thật vậy, dấu hiệu này tương quan kém với nồng độ digoxin).
Hạ kali máu (có thể kèm sóng u).
Tái cực bất thường trong block nhánh T hoặc phì đại thất T (thường ở V1 V6 D1 avL).
SÓNG T ĐẢO NGƯỢC.
Thiếu máu cơ tim hoặc NMCT
Viêm màng ngoài tim
Bệnh cơ tim
Tái cực bất thường trong block hánh T hoặc phì đại thất T.
Sau cơn nhịp nhanh hoặc sau nhịp của máy tạo nhịp.
Rối loạn điện giải, PaO2, PaCO2, pH, hoặc rối loạn thân nhiệt.
Xuất huyết nội sọ (thường với QT kéo dài).
Dạng thay đổi một cách bình thường ở các chuyển đạo có QRS âm trội (vd: DIII, avF, avL, avR).
Hội chứng sóng T ở người trẻ tuổi (sóng T đảo tồn tại ở các chuyển đạo trước tim cho đến V4).



