SIÊU ÂM DOPPLER MÀU MỘT TRƯỜNG
HỢP
BƯỚU TIM GÂY HẸP ÐỘNG MẠCH PHỔI.
BS NGUYỄN KIM THÁI
I. BỆNH ÁN
Họ tên: LÊ HỒNG P., 9 TUỔI, NAM.
Ðịa chỉ: Q7 -TP HCM
Lý do nhập viện: Bướu mạc treo đã mổ.
II. BỆNH SỬ:
|
|
|
Tại Bệnh viện Thủ
đức: Siêu âm: nhiều hạch ổ bụng. |
Tại Bệnh viện Nhi đồng 2:ngày *25/12/98 bn được mổ và sinh thiết hạch bụng.
*Kết quả giải phẩu bệnh: Hạch viêm không đặc hiệu.Ðiều trị thuốc kháng lao 2 tuần không đỡ, chuyển Trung Tâm Ung Bướu.
|
|
|
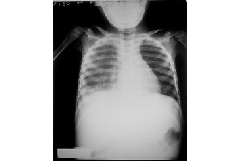
Tại Trung Tâm Ung Bướu: *14/01/99 : Tình trạng suy kiệt. Da niêm hồng nhạt. Môi khô, miệng lỡ. Hạch ngoại vi, d=0, 5cm -1cm. Tràn dịch màng phổi (P), ascites (+) Xquang phổi bình thường (h1) |
*15/01/99: Tủy đồ:bình thường
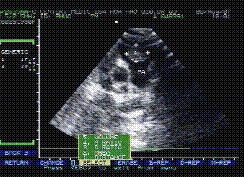
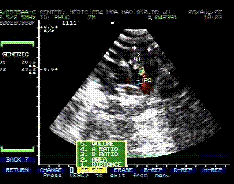
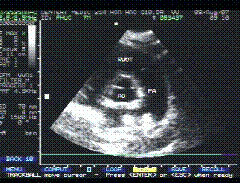
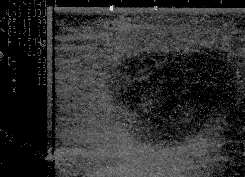
*23/01/99 Siêu âm tim tại MEDIC: có khối echo kém đk = 18mm x22mm ở lối ra thất (P) làm nghẽn lối ra thất (P) mức độ nhẹ với Vmax=2, 36m/s. Gmax= 22mm Hg+ tràn dịch màng tim lượng ít.(h.2)
|
|
|
H.2: Khối echo kém ở lối ra thất P làm nghẽn lối ra thất P |
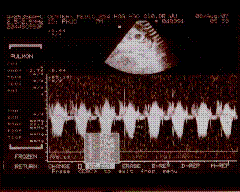
Phổ doppler qua lối ra thất P với Vmax=2, 6m/s. Gmax=22mmHg
|
|
|
CDI: Khối u làm nghẽn lối ra thất P |
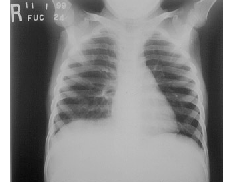
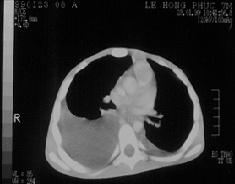
CT: không hạch trung thất, tràn dịch màng phổi 2 bên (h.3)
|
|
|
H.3;CT: Tràn dịch màng phổi hai bên. Không u trung thất |
Xét nghiệm:IDR (-).PCR dịch dạ dày (-)
CTM: HC =4.200.000
BC =10.000
TC= 250.000
*20/1/99: SA bụng: hạch mạc treo, hạch dọc đmc rất nhiều.TDMP 2 bên nhiều.Dịch ổ bụng ít
Giải phẩu bệnh hạch cổ lần I: Granulocytic sarcoma
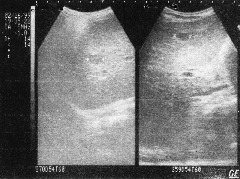
*17/3/99: Siêu âm bụng: tổn thương đa ổ gan nghĩ di căn (h.4)
|
|
|
H.4: Di căn gan |
Lâm sàng và diễn tiến phù hợp với limphôm. Ðiều trị theohướng limphôm hai đợt với phác đồ COP.
Ðánh gía thể trạng có cải thiện nhưng hạch cổ nổi thêm nhiều tạo khối đk 7cm.
Giải phẩu bệnh hạch cổ lần II: Limphôm tế bào lớn.
Chẩn đoán LIMPHÔM KHÔNG HOGKIN gđ IIIAE, đang điều trị hạch cổ lớn nhanh, nguy cơ khó thở do hạch chèn ép, đổi hóa trị ESHAP 2 chu kỳ.
Sau đó đánh giá: lâm sàng có cải thiện. Hạch ngoại vi (-)
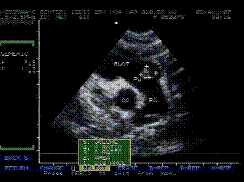
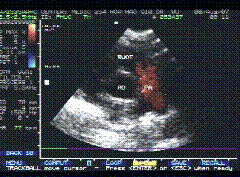
*5/4/99: Siêu âm tim sau hóa trị:khối echo kém ở lối ra thất ( P) kích thước nhỏ hơn lần siêu âm trước, không có nghẽn lối ra thất P(h.5)
|
|
|
|
H.5: Khối u nhỏ hơn lần siêu âm trước, hết làm nghẽn lối ra thất P |
|
|
|
|
|
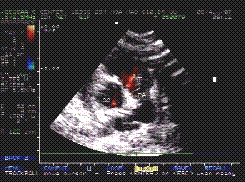
H.6: Sau hóa trị không thấy khối u và hết nghẽn lối ra thất P |
|
|
|
|
|
H.7: Bệnh nhân sau hóa trị với phác đồ điều trị limphôm |
H.8:Khối echo kém ở mông P |
*15/5/99: Siêu âm bụng sau hóa trị: âm tính
*27/4/99:Siêu âm tim sau hóa trị lần II: không thấy khối u ở lối ra thất P, không có nghẽn lối ra thất P (H>6)
Bệnh nhân tổng trạng khá, không khó thở, ăn ngủ được, hạch cổ (-) (H.7)
cho đến ngày 5/5/99 xuất hiện thêm u vùng mông ( T) đk=6cm chắc, đau, u hố chậu ( T) chắc 2cm, đau.(h.8)
Giải phẩu bệnh bướu mông: RHABDOMYOSARCOMA DẠNG PHÔI -> hóa trị CYVADIC.
*Ðồng thời lúc này hội chẩn làm kết luận: GRANULOCYTIC SARCOMA
*27/5/99: Tủy đồ tăng sinh dòng bạch cầu hạt, tỷ lệ myeloblast khá caọ 25%
*Hội chẩn với Trung tâm truyền máu và huyết học, chẩn đoán AML. (ACUTE MYELOD LEUEMIA )
*Bệnh diễn tiến xấu dần và tử vong cuối 6/99
III.BÀN LUẬN:
Ðây là một trường hợp hẹp động mạch phổi mắc phải do Acute myeloid leukemia thâm nhiễm cơ tim. Hầu hết hẹp động mạch phổi mắc phải không phải ở van mà là kết quả cuả nghẽn lối ra thất phải hoặc bị đè ép bởi một bướu trung thất vào thân động mạch phổi.
Ðặt vấn đề
+Tại sao Triệu chứng huyết học của AML giai đoạn sớm không xuất hiện.Trong quá trình diễn tiến bệnh tại TTUB đã 3 lần khoa nội II làm tủy đồ nhưng 2 lần trước âm tính.Mãi đến cuối 5/99 kết quả tủy đồ lần 3 có tăng sinh dòng bạch cầu hạt với myeloblast 8-10 %.Ðể giải thích điều này các bác sĩ lâm sàng cho rằng có thể do kỹ thuật thực hiện chưa được chính xác, đúng ra phải thực hiện sinh thiết tủy, trong khi kỹ thuật thực hiện cho bệnh nhân là hút tủy.
+ Giải phẩu bệnh: Tại sao các kết quả giải phẩu bệnh khác nhau ở hạch ổ bụng, hạch cổ, phần mềm trên cùng một bệnh nhân.Theo ý kiến của các nhà giải phẩu bệnh: Granulocyticsarcoma phù hợp với AML: tế bào ung thư biệt hóa kém tế bào to nhân tế bào dị dạng, bào tương nhiều.
+ Ðiều trị:trường hợp này lại có đáp ứng với phác đồ điều trị của limphôm: không những tổn thương ở tim mà tổn thương ở gan và hạch cổ đều biến mất, tổng trạng bệnh nhân tốt hẵn, do đó không loại trừ đây là một trường hợp limphoma
Vì thế cần làm thêm hóa mô miễn dịch để chẩn đoán xác định trường hợp này.
Về phần siêu âm: siêu âm tim giúp gia tăng phát hiện bướu ngay cả nguyên phát trong nhiều trường hợp trước khi xuất hiện triệu chứng lâm sàng, giúp phân biệt bướu với thrombus, giúp đánh giá tắc nghẽn van gây ra bởi bướu, đánh giá kích thước bướu, chổ gắn, có di dộng không, từ đó cho phép mổ lấy bướu mà không cần angiography trước mổ. Ngoài ra siêu âm tim qua thực quản có độ ly giải cao thấy rỏ chổ gắn của bướu và thấy thêm những khối bướu mà không thấy qua siêu âm lồng ngực.Cần nói thêm đối với trường hợp này, chúng tôi không thực hiện siêu âm qua ngã thực quản vì bệnh nhân nhỏ tuổi, phải có đầu dò riêng và vì tổng trạng bệnh nhân quá xấu trong giai đoạn có khối u ở lối ra thất (P)
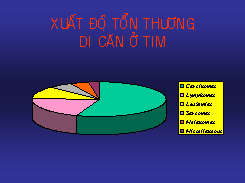
H9: Xuất độ tổn thương di căn ở tim
-Carcinoma: 55, 6%.
-Lymphoma: 20, 2%
-Melanoma: 4, 4%
-Sarcoma: 5, 5%
-Miscelanous: 2, 6%
IV.KẾT LUẬN:
Tóm lại đây là một ca diễn tiến lâm sàng phức tạp, có nhiều điều đáng học hỏi. Chúng tôi mong muốn trình trường hợp này với mục đích nêu lên một trường hợp bướu tim biến mất trong thời kỳ lui bệnh, trong đó siêu âm tim có vai trò chẩn đoán và theo dõi diễn tiến bệnh.
Summary: This is one case report of nine - year -boy, who has metastatic cardiac tum causing subpulmonic valve stenosis.Even though the pathology of the tum has not yết unknown exactly, but the rarity, the complex of the disease progress, the disappearace of the tumor in the remission: those are the contents we suggest in the literature.
V- TÀI LIỆU THAM KHẢO CHÍNH:
1- E. Braunwald N, SHULMAN David Laurence -Heart disease 5th edition- 1997
2- Melvin D. Chitlin and John S. Mac Gregor -Acquired tricuspid and Pulmonary Valve Disease.- Cardiovascular Medicine: Enhanced Multimedia CD. ROM 1997
3- Moss and Adams -Heart disease in infants children and Aldolescents 1995
4- Medline 1997-1998